- Đái Tháo Đường là gì ?
Đái tháo đường là một bệnh rối loạn chuyển hóa, có đặc điểm tăng glucose máu do hậu quả của tình trạng thiếu hụt insulin tuyệt đối hoặc tương đối. Tăng glucose máu mạn tính gây nên những rối loạn chuyển hóa đường, đạm, mỡ, gây nhiều biến chứng nặng nề như biến chứng tim mạch, thận, mắt, thần kinh…. Trong những năm gần đây, tỉ lệ mắc đái tháo đường đang có xu hướng gia tăng đáng kể, trở thành nỗi lo ngại hàng đầu của toàn xã hội. Chẩn đoán sớm, điều trị hiệu quả bệnh ngay từ giai đoạn đầu nhằm ngăn ngừa biến chứng.
Phân loại đái tháo đường
Đái tháo đường tuýp 1: Hệ miễn dịch tấn công và phá hủy các tế bào sản xuất insulin trong tuyến tụy. Loại này thường gặp ở trẻ em và thanh thiếu niên, cần điều trị bằng insulin suốt đời.
Đái tháo đường tuýp 2: Cơ thể vẫn sản xuất insulin, nhưng không sử dụng hiệu quả. Loại này thường gặp ở người lớn, đặc biệt là người thừa cân, béo phì.
Đái tháo đường thai kỳ: Xảy ra trong thời kỳ mang thai, thường tự khỏi sau sinh.
Đái tháo đường do các nguyên nhân khác: Do di truyền, bệnh lý tuyến tụy, sử dụng thuốc…

Triệu chứng của bệnh đái tháo đường
- Ăn nhiều, cảm giác đói thường xuyên
- Khát nước nhiều, Uống nhiều
- Đi tiểu thường xuyên, đặc biệt là vào ban đêm
- Sụt cân không rõ nguyên nhân
- Mệt mỏi, suy nhược
- Hôn mê
- Mờ mắt
- Vết thương chậm lành
- Nhiễm trùng tái phát
Tùy thuộc vào đái tháo đường típ 1 hay típ 2 mà triệu chứng diễn tiến nhanh trong vài ngày vài tuần hoặc âm thầm trong nhiều năm.
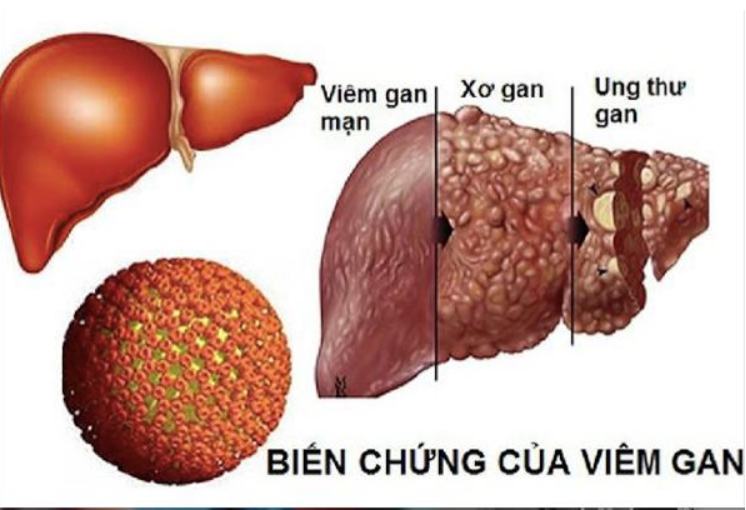
Biến chứng của đái tháo đường
Đái tháo đường, nếu không được kiểm soát tốt, có thể gây ra nhiều biến chứng nghiêm trọng, ảnh hưởng đến hầu hết các cơ quan trong cơ thể. Dưới đây là một số biến chứng phổ biến:
- Biến chứng mạch máu:
- Mạch máu lớn (macrovascular):
- Bệnh tim mạch: Đau thắt ngực, nhồi máu cơ tim, suy tim.
- Đột quỵ: Do tắc nghẽn hoặc vỡ mạch máu não.
- Bệnh động mạch ngoại biên: Giảm lưu thông máu đến chân, gây đau, loét, thậm chí hoại tử.
- Mạch máu nhỏ (microvascular):
- Bệnh võng mạc tiểu đường: Tổn thương các mạch máu ở võng mạc, dẫn đến giảm thị lực hoặc mù lòa.
- Bệnh thận tiểu đường: Tổn thương các mạch máu ở thận, dẫn đến suy thận.
- Bệnh thần kinh tiểu đường: Tổn thương các dây thần kinh, gây tê bì, đau, yếu cơ, rối loạn tiêu hóa, rối loạn cương dương.
- Biến chứng thần kinh:
- Tổn thương thần kinh ngoại biên: Tê bì, đau, ngứa ran ở bàn tay và bàn chân.
- Tổn thương thần kinh tự chủ: Rối loạn tiêu hóa, rối loạn nhịp tim, hạ huyết áp tư thế đứng, rối loạn chức năng bàng quang và tình dục.
- Biến chứng bàn chân:
- Loét bàn chân: Do tổn thương thần kinh và mạch máu, vết thương khó lành, dễ nhiễm trùng.
- Nhiễm trùng bàn chân: Do hệ miễn dịch suy yếu, dễ bị nhiễm trùng nặng.
- Hoại tử bàn chân: Trong trường hợp nặng, có thể phải cắt cụt chi.
- Biến chứng mắt:
- Đục thủy tinh thể.
- Tăng nhãn áp.
- Bệnh võng mạc tiểu đường.
- Biến chứng khác:
- Nhiễm trùng: Do hệ miễn dịch suy yếu.
- Bệnh nướu răng và các vấn đề về răng miệng.
- Rối loạn chức năng tình dục.
- Các vấn đề về da.
- Biến chứng đái tháo đường thai kỳ:
- Sản phụ: Tiền sản giật, đa ối, nhiễm trùng, sinh non, mổ lấy thai, nguy cơ tái phát đái tháo đường thai kỳ ở các lần mang thai kế, tiến triển thành bệnh đái tháo đường típ 2.
Thai nhi: Thai to, hạ đường huyết sơ sinh, suy hô hấp sơ sinh, Dị tật bẩm sinh, nguy cơ béo phì và đái tháo đường về sau, thai lưu.

Tầm soát đái tháo đường
- a) Người trưởng thành:
- Người trưởng thành ở bất kỳ tuổi nào có thừa cân hoặc béo phì (BMI ≥ 23 kg/m2) và có kèm một trong số các yếu tố nguy cơ sau:
– Có người thân đời thứ nhất ( bố mẹ, anh chị em ruột, con đẻ ) bị ĐTĐ
– Tiền sử bệnh tim mạch do xơ vữa động mạch
– Tăng huyết áp (HA ≥ 140/90 mmHg, hoặc đang điều trị THA)
– HDL cholesterol < 35 mg/dL (0,9mmol/L) và/hoặc triglyceride >250mg/dL (2,8mmol/L)
– Phụ nữ bị hội chứng buồng trứng đa nang
– Ít hoạt động thể lực
– Các tình trạng lâm sàng khác liên quan với kháng insulin (như dấu gai đen: acanthosis nigricans).
- Phụ nữ đã được chẩn đoán ĐTĐ thai kỳ cần theo dõi lâu dài, xét nghiệm ít nhất mỗi 3 năm.
- Tất cả mọi người từ 35 tuổi trở lên
Nếu các kết quả bình thường, xét nghiệm sẽ được làm lại trong vòng 1- 3 năm sau hoặc ngắn hơn tùy theo kết quả ban đầu và các yếu tố nguy cơ.
- b) Trẻ em:
Trẻ em bị thừa cân (≥ 85th percentile) hoặc béo phì (≥ 95th percentile) và có một hoặc nhiều yếu tố nguy cơ:
- Tiền sử mẹ bị đái tháo đường hoặc đái tháo đường thai kỳ trong thời kỳ mang thai
- Tiền sử người thân đời thứ nhất hoặc thứ hai bị đái tháo đường: cha mẹ, anh chị…
- Chủng tộc
- Dấu hiệu kháng insulin hoặc điều kiện liên quan đề kháng insulin (Bệnh gai đen, tăng huyết áp, Rối loạn lipid máu, hội chứng buồng trứng đa nang, thiếu cân lúc sinh)
- c) Phụ nữ mang thai:
Sàng lọc ĐTĐ bằng xét nghiệm glucose máu đói, HbA1c hay glucose máu bất kỳ ở lần khám thai đầu tiên trên các thai phụ không có tiền sử ĐTĐ trước đó.
Sàng lọc ĐTĐ thai kỳ vào thời điểm tuổi thai 24-28 tuần bằng nghiệm pháp dung nạp glucose với 75g glucose.
Chẩn đoán đái tháo đường
Chẩn đoán dựa trên kết quả xét nghiệm máu tĩnh mạch, nhịn ăn 8 – 12 giờ trước xét nghiệm.
Theo Hiệp hội Đái tháo đường Mỹ (ADA), tiêu chuẩn dùng trong chẩn đoán bệnh tiểu đường được dựa vào 1 trong 4 tiêu chuẩn sau:
- Glucose huyết tương lúc đói (fasting plasma glucose – FPG) ≥ 126 mg/dL hoặc 7 mmol/L. Bệnh nhân cần nhịn ăn ít nhất 8 giờ, không được uống nước ngọt, có thể uống nước lọc.
- Glucose huyết tương ở thời điểm sau 2 giờ làm nghiệm pháp dung nạp glucose đường uống 75g (oral glucose tolerance test – OGTT) ≥ 200 mg/dl hoặc 11.1 mmol/L. Bệnh nhân cần nhịn đói từ nửa đêm trước làm nghiệm pháp, sử dụng lượng glucose tương đương 75g glucose hòa tan trong khoảng 250 – 300ml nước, uống trong 5 phút; 3 ngày trước đó cần ăn khẩu phần ăn có khoảng 150 – 200g carbohydrate/ngày.
- HbA1c≥ 6.5% hoặc 48 mmol/mol. Khuyến cáo xét nghiệm này cần được tiến hành ở phòng thí nghiệm đã được chuẩn hóa theo tiêu chuẩn quốc tế.
- Trường hợp có triệu chứng kinh điển của tăng glucose huyết (tiểu nhiều, ăn uống nhiều mà sụt cân không rõ nguyên nhân…) hoặc mức glucose huyết tương ở bất cứ thời điểm nào ≥ 200 mg/dL hoặc 11.1 mmol/L.
Trường hợp không có các triệu chứng của tăng glucose huyết kể trên, các xét nghiệm 1, 2 và 4 cần được thực hiện lặp lại lần thứ 2.

Chẩn đoán tiền đái tháo đường
Chẩn đoán tiền tiểu đường được thực hiện khi xuất hiện một trong các rối loạn sau:
- Rối loạn glucose huyết đói (impaired fasting glucose – IFG) trong khoảng 100 – 125 mg/dL hoặc 5.6 – 6.9 mmol/L.
- Rối loạn dung nạp glucose (impaired glucose tolerance – IGT) ở thời điểm 2 giờ sau làm nghiệm pháp dung nạp glucose bằng đường uống 75g trong khoảng 140 – 199 mg/dL hoặc 7.8 – 11 mmol/L.
HbA1c trong khoảng 5.7 – 6.4% hoặc 39 – 47 mmol/mol.
Các tiêu chuẩn này chưa đủ để chẩn đoán bệnh đái tháo đường nhưng cảnh báo nguy cơ xuất hiện các biến chứng có ở mạch máu lớn của bệnh, gọi là tiền tiểu đường.
Phương pháp điều trị bệnh đái tháo đường
Điều trị đái tháo đường bao gồm thay đổi lối sống và điều trị thuốc. Thay đổi lối sống bao gồm điều chỉnh chế độ ăn uống hàng ngày cùng với thiết lập chế độ luyện tập thể dục thể thao hợp lý.
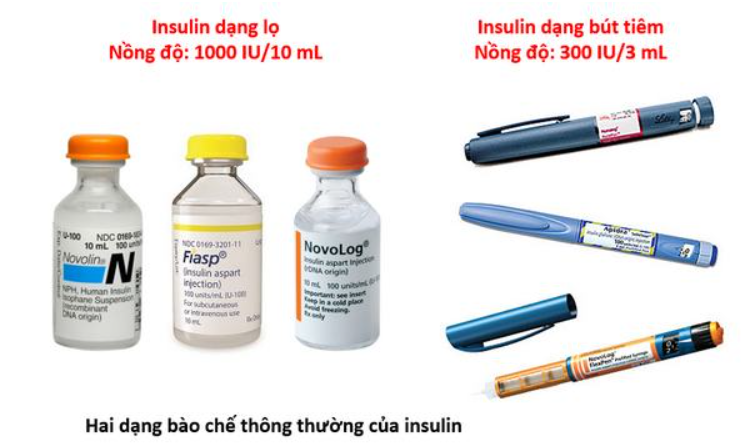
- Thuốc: Hiện tại có nhiều loại thuốc điều trị đái tháo đường bao gồm đường uống và tiêm
- Ở thể tiểu đường típ 1, bệnh nhân được chỉ định dùng insulin trong suốt đời vì cơ thể đã không còn khả năng sản xuất insulin.
- Ở thể tiểu đường típ 2, bệnh nhân có thể sử dụng thuốc điều trị tiểu đườngdạng uống hoặc tiêm để ổn định lượng đường trong máu.
- Thay đổi lối sống:
- Chế độ ăn:
- Nguyên tắc cơ bản trong chế độ ăn bệnh tiểu đường: đảm bảo cung cấp đủ dinh dưỡng, không làm tăng đường huyết nhiều sau ăn, không làm hạ đường huyết xa bữa ăn nhằm duy trì hoạt động thể lực bình thường và duy trì cân nặng hợp lý.
- Thiết kế bữa ăn đơn giản, không quá đắt tiền và phù hợp với tập quán địa phương.
- Cân bằng tỷ lệ carbohydrate, protein và chất béo; Chế độ ăn uống lành mạnh: Ăn nhiều rau xanh, trái cây, ngũ cốc nguyên hạt, hạn chế đường, chất béo bão hòa. Bệnh nhân có thể tham khảo ý kiến của bác sĩ hoặc các chuyên gia dinh dưỡng để được hướng dẫn chế độ ăn uống thích hợp.
- Vận động:
- Tập thể dục thể thao ít nhất 5 ngày mỗi tuần với thời gian tập 30 phút mỗi ngày.
- Nên chọn hình thức hoạt động thể lực phù hợp mà có thể duy trì lâu dài. Loại hình luyện tập thông dụng và dễ áp dụng nhất: đi bộ tổng cộng 150 phút mỗi tuần (hoặc 30 phút mỗi ngày), không nên ngưng luyện tập 2 ngày liên tiếp. Mỗi tuần nên tập kháng lực 2-3 lần (kéo dây thun, nâng tạ). Một số hình thức thể dục khác có lợi ích như thể dục dưới nước phù hợp với người bị thoái hóa khớp: bơi lội, đi bộ nhanh trong nước.
- Tránh ngồi kéo dài và mỗi 20 tới 30 phút nên đứng dậy đi lại
Đái tháo đường có thể tiến triển. Vì vậy để luôn đạt được mục tiêu điều trị, bệnh nhân cần có kế hoạch theo dõi đường huyết, chế độ ăn, thăm khám chuyên khoa Nội tiết định kỳ nhằm điều chỉnh phác đồ khi bệnh tiến triển.

Phòng ngừa
- Không thể phòng ngừa được bệnh đái tháo đường típ 1, nhưng bệnh nhân hoàn toàn có thể giảm bớt nguy cơ bệnh tiến triển thành đái tháo đường típ 2 bằng cách điều chỉnh chế độ ăn uống hàng ngày, có kế hoạch tập luyện thể chất đều đặn, hợp lý.
- Phòng ngừa biến chứng:
- Kiểm soát đường huyết tốt: Tuân thủ chế độ ăn uống, tập thể dục, sử dụng thuốc theo chỉ định của bác sĩ.
- Kiểm soát huyết áp và cholesterol.
- Bỏ thuốc lá.
- Khám sức khỏe định kỳ: Để phát hiện và điều trị sớm các biến chứng.
- Chăm sóc bàn chân tốt.
Việc kiểm soát tốt bệnh đái tháo đường là chìa khóa để ngăn ngừa và làm chậm tiến triển của các biến chứng.
PHÒNG KHÁM ĐA KHOA MEDIHOUSE
Mở cửa: 7:30 – 16:30 (T2 đến T7)
94 An Bình, Phường 5, Quận 5, Tp.HCM
Website: https://medihouse.com.vn/
Hotline: 18009396